
Новости
03 марта 2026
Дорогие наши женщины!
19 февраля 2026
23 февраля - это не просто дата в календаре
22 января 2026
Телефон доверия
16 января 2026
Запись на прием к врачу через мессенджер MAX
30 декабря 2025
Уважаемые пациенты, коллеги и жители Армавира!
04 декабря 2025
Гордимся и поздравляем!
18 ноября 2025
#КладиТрубку
|
Стремительное развитие генетики позволило выяснить, что наследственная и врожденная патология является одной из основных причин как детской, так и взрослой, инвалидности и смертности. |
90% наследственных синдромов клинически проявляются в детском возрасте, а примерно половина – уже на первом году жизни. Для многих из них существует специфическое лечение. Поэтому раннее выявление врожденных и (или) наследственных заболеваний позволяет своевременно назначить адекватную лекарственную терапию или, соответствующую диету, что приводит к полной компенсации заболевания и, как следствие, отсутствию нарушений функций организма, в связи с чем детям не требуется установления инвалидности.
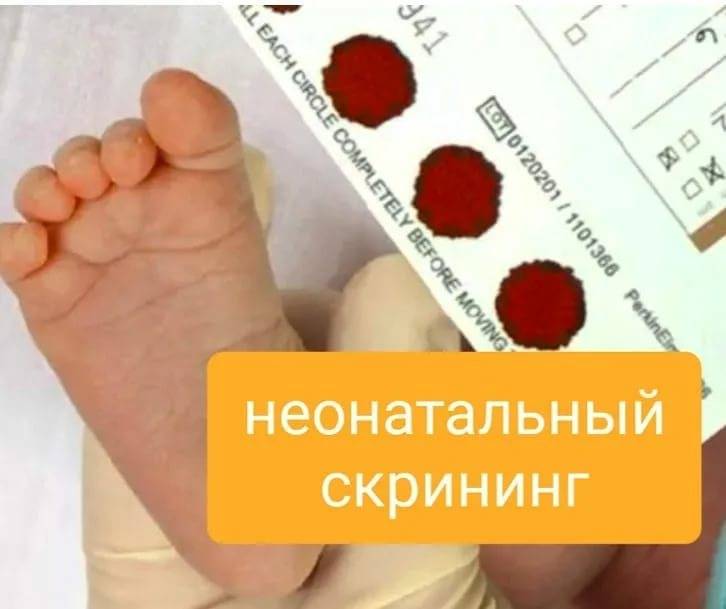
В Краснодарском крае с 1987 г. начато проведение неонатального скрининга на фенилкетонурию, с 1994 г. - на врождённый гипотиреоз.
Начиная с 2006 г. в Краснодарском крае, как и в целом по РФ, проводится неонатальный скрининг с целью раннего выявления 5 наследственных болезней обмена: фенилкетонурии, врождённого гипотиреоза, мусковисцидоза, адреногенитального синдрома, галактоземиии. В медицинских организациях службы родовспоможения у новорожденных берется кровь из пяточки и в виде сухих пятен на специальном тест-бланке доставляется в лабораторию медикогенетической консультации для проведения исследования.
За 17 лет проведения неонатального скрининга в Краснодарском крае обследованы более 1 млн новорожденных детей, выявлены 714 детей с наследственными болезнями обмена, из них фенилкетонурия – 145, врождённый гипотиреоз – 325, адреногенитальный синдром – 108, мусковицидоз – 106, галактоземияя – 30.
С 1 января 2023 г. стартовал проект по проведению расширенного неонатального скрининга. Теперь обследование новорожденных проводится на 36 заболеваний, из них 5, которые проводились ранее, и на 31 новое заболевание, в их числе спинальная мышечная атрофия, первичные иммунодефициты и наследственные нарушения обмена.
Часто задаваемые вопросы
Зачем новорожденному ребенку нужно пройти обследование?
Цель неонатального скрининга – выявить редкие, но тяжелые заболевания еще до развития их симптомов и вовремя начать лечение.
Заболевания, на которые проводится обследование, очень редкие, и риск их наличия у ребенка крайне низкий. Однако в соответствии с генетическими законами наследования этих болезней отсутствие случаев заболевания у родственников не исключает риска для ребенка.
Как и когда будет взят анализ у ребенка?
Кровь из пяточки у ребенка должны взять на специальный тест-бланк при доношенном сроке в первые 24-48 часов жизни в родильном доме. У недоношенных детей анализ должны взять на 7-е сутки жизни.
Если у ребенка не успели взять кровь?
Неонатальный скрининг проводится в определенные сроки для того, чтобы своевременно выявить заболевание и начать лечение. Поэтому не надо откладывать прохождение скрининга на более позднее время. Если же по разным причинам не удалось пройти обследование в родильном доме (ранняя выписка, роды на дому), провести его как можно скорее, обратившись в поликлинику по месту проживания. Не следует отказываться от проведения обследования, так как симптомы некоторых заболеваний не проявляются сразу после рождения, могут проявиться позднее.
Как узнать, был ли обследован ребенок?
При взятии крови для обследования в роддоме ставится отметка о прохождении скрининга в выписке из истории развития ребенка и обменной карте. Если кровь была взята в поликлинике по месту жительства – отметка ставится в амбулаторной карточке.
На какие заболевания проводится обследование?
Это фенилкетонурия, врожденный гипотиреоз, адреногенитальный синдром, муковисцидоз, галактоземия, спинальная мышечная атрофия, первичный иммунодефицит, наследственные болезни обмена.
Как узнают о результатах обследования?
Отсутствие вызова на дополнительное обследование будет означать нормальные результаты анализа по всем обследуемым заболеваниям.
Если у ребенка положительный результат анализа?
В случае подозрения на какое-либо заболевание родители ребенка в течение 24 часов получают вызов на дальнейшее обследование в медикогенетической консультации ГБУЗ «Научно-исследовательский институт им.
проф. С.В. Очаповского» министерства здравоохранения Краснодарского края.
В этом случае следует помнить, что первоначальный положительный результат не всегда означает наличие заболевания. Однако не стоит откладывать прохождение дополнительного обследования.
ЧТО ТАКОЕ ФЕНИЛКЕТОНУРИЯ?
Фенилкетонурия– наследственное заболевание, которое встречается с частотой 1 на 5000 – 7000 новорожденных. Развитие этого заболевания связано с повреждением (мутацией) особого гена. Больной ребенок рождается, если он получает два мутантных гена (по одному от каждого из родителей). Родители больного ребенка всегда здоровы, но являются носителями патологического гена. Частота носительства мутаций, вызывающих фенилкетонурию, среди населения 1 на 40 человек. До рождения больного ребенка родители не знают о своем носительстве. Риск рождения больного ребенка в браке двоих таких носителей составляет 25% при каждой беременности. Все остальные родственники чаще всего здоровы.
Как проявляется заболевание?
Вследствие мутации гена страдает функция фермента фенилаланингидроксилазы, который обеспечивает пути обмена аминокислоты фенилаланина. Фенилаланин поступает в организм ребенка только с пищей. У больного фенилкетонурией постепенно повышается уровень ФА в крови. Высокий уровень фенилаланина является токсичным прежде всего для нервной системы. При отсутствии лечения после 3-6 месяцев жизни появляются клинические признаки болезни: отставание в нервно-психическом развитии, судороги, дерматиты, повышенная потливость со специфическим запахом пота и мочи, осветление кожи и волос. Впоследствии у детей, не получавших лечение, развивается глубокая умственная отсталость.
Рано начатое лечение позволяет предотвратить развитие всех этих клинических проявлений. Дети развиваются полноценно и внешне не отличаются от здоровых людей. Поэтому важно начать лечение как можно раньше!
Какое существует лечение заболевания?
Лечение заключается в назначении диетотерапии с ограничением белка, поступающего с обычной пищей, т.е. в диете исключаются все высокобелковые продукты. Рацион больных фенилкетонурией состоит из лечебной смеси аминокислот без фенилаланина, овощных и фруктовый блюд, малобелковых продуктов на крахмальной основе.
Кто будет наблюдать ребенка в случае подтверждения диагноза?
Основным врачом, наблюдающим больного ребенка, должны быть врачдиетолог и врач-генетик, имеющие опыт в расчете диеты ребенку, которые научат родителей расчету диеты для ребенка. В дальнейшем родители будут регулярно посещать врача для контроля за лечением, контроля за уровнем фенилаланина и расчета диеты. Лечебные смеси для ребенка родители будут получать по рецептам в аптеке по месту жительства.
ЧТО ТАКОЕ ВРОЖДЕННЫЙ ГИПОТИРЕОЗ?
Врожденный гипотиреоз– врожденное заболевание, которое встречается у одного из 2 000 – 3 000 новорожденных. Его причины разнообразны, но чаще всего оно обусловлено врожденным пороком развития щитовидной железы. В этом случае чаще всего все родственники в семье здоровы, а риск повторного рождения ребенка с врожденным гипотиреозом не превышает 2-3%. Редко заболевание имеет наследственный характер и связано с получением ребенком двух поврежденных генов (по одному от каждого из родителей), что приводит к нарушению продукции гормонов в щитовидной железе. В таком браке родители абсолютно здоровы, но при каждой беременности существует риск рождения ребенка с врожденным гипотиреозом, равный 25%.
Как проявляется заболевание?
Гормоны щитовидной железы очень важны для нормальной работы всех органов, физического и психического развития ребенка. При тяжелой форме заболевания уже с рождения или первых недель жизни родители или врачпедиатр могут обратить внимание на вялость ребенка, отечность, затянувшуюся желтуху, хриплый голос, запоры, плохо заживающую пупочную ранку, сухость кожи, увеличенный язык. Менее тяжелые формы могут не иметь никаких симптомов заболевания в течение первых месяцев жизни. В дальнейшем при отсутствии лечения развивается задержка физического и психического развития ребенка.
Какое существует лечение заболевания?
Для лечения используются препарат L-тироксин, который восполняет дефицит собственных гормонов. Доза препарата подбирается индивидуально врачом-эндокринологом в зависимости от возраста, веса ребенка и степени тяжести заболевания.
Кто будет наблюдать ребенка в случае подтверждения диагноза?
Основным врачом, наблюдающим больного ребенка, будет эндокринолог. Частота посещения этого врача будет определяться индивидуально. В целом, на первом году жизни потребуются более частые визиты для оптимального подбора дозы препарата, так как вес малыша будет быстро меняться. Для того чтобы оценить эффективность и правильность лечения, будут необходимы регулярные анализы крови на гормоны щитовидной железы.
Какие отклонения в здоровье могут быть у ребенка в будущем?
В случае раннего начала лечения, правильного приема рекомендуемой терапии и регулярного наблюдения эндокринологом ребенок будет хорошо себя чувствовать, иметь соответствующее возрасту физическое и психическое развитие.
Может ли заболевание излечиться?
При небольшом отклонении от нормы гормонов щитовидной железы возможна самостоятельная нормализация функции щитовидной железы в течение первого года жизни. В этом случае лечение назначается далеко не всегда, но ребенку все же требуется наблюдение врачом-эндокринологом. Такое состояние называется «транзиторный гипотиреоз», а его причинами могут быть недоношенность ребенка, патология щитовидной железы или дефицит йода у мамы. В случае значительного отклонения гормонов щитовидной железы от нормы заболевание чаще всего не проходит со временем, так как обычно связано с неправильно сформированной щитовидной железой или генетически обусловленным нарушением продукции ее гормонов. В этом случае пациенту требуется пожизненный прием L-тироксина.
ЧТО ТАКОЕ АДРЕНОГЕНИТАЛЬНЫЙ СИНДРОМ?
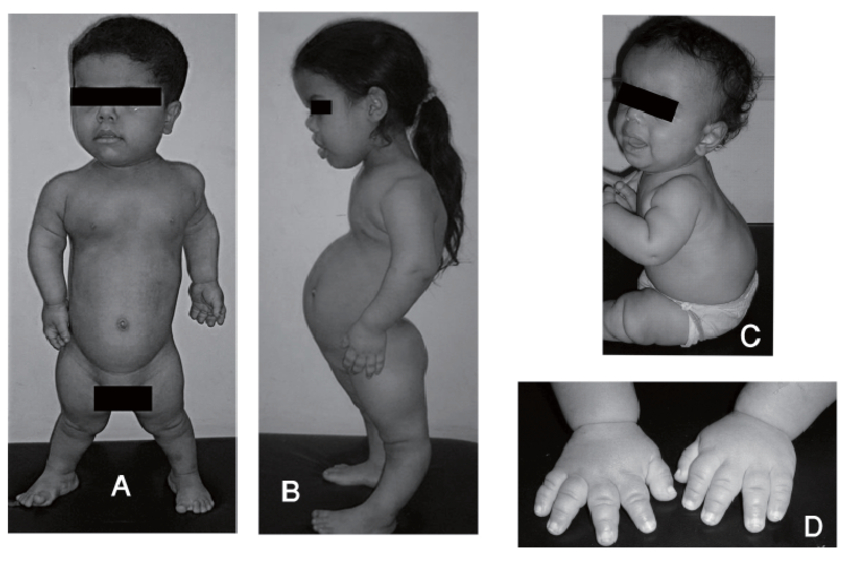
Адреногенитальный синдром – редкое наследственное заболевание, которое встречается у одного из 5 000 – 9 000 новорожденных. Оно связано с повреждением (мутацией) особого гена. Для того чтобы заболевание проявилось, ребенок должен получить две мутации (по одной от каждого из родителей). Родители больного ребенка всегда здоровы, но являются носителями патологического гена. До рождения больного ребенка родители не знают о своем носительстве. Риск рождения больного ребенка в браке двоих таких носителей составляет 25% при каждой беременности. Все остальные родственники чаще всего здоровы.
Как проявляется заболевание?
Мутации в указанном гене приводят к нарушению образования некоторых гормонов в особых железах организма – надпочечниках. Дефицит этих гормонов может по-разному проявляться у ребенка. У девочек при рождении отмечается неправильное строение наружных половых органов, что в некоторых случаях может привести к ошибочному определению пола ребенка. В первые недели жизни у новорожденного может развиться угрожающее жизни состояние, связанное с потерей солей. Оно проявляется обезвоживанием, рвотой, потерей массы тела и, при отсутствии соответствующей медицинской помощи или неправильно установленном диагнозе, может привести к смерти ребенка.
Заболевание может протекать и в достаточно легкой форме, когда у новорожденного ребенка отсутствуют какие-либо его проявления. Однако в будущем эта форма заболевания может привести к задержке роста, нарушению полового развития и репродуктивной функции.
Какое существует лечение заболевания?
Для лечения используются препараты гормонов надпочечников, которые восполняют дефицит собственных гормонов. Препараты подбираются индивидуально врачом-эндокринологом в зависимости от возраста, веса ребенка, степени тяжести и формы его заболевания. Девочкам, имеющим неправильное строение наружных половых органов, проводится ряд пластических операций.
Кто будет наблюдать ребенка в случае подтверждения диагноза?
Основным врачом, наблюдающим больного ребенка, будет врачэндокринолог. Частота посещения этого врача будет определяться индивидуально. Для того чтобы оценить эффективность и правильность лечения, будут необходимы регулярные анализы крови на гормоны.
Какие отклонения в здоровье будут у ребенка в будущем?
Правильно подобранное и соблюдаемое лечение позволит избежать кризов, связанных с потерей солей. Девочкам, имеющим нарушение строения половых органов при рождении, возможно потребуется хирургическая коррекция. Ребенок может иметь небольшую задержку роста и окончательный рост ниже среднего. В ряде случаев отмечается более раннее, чем в среднем начало полового созревания. Девушкам и женщинам (в том числе с легкой формой заболевания) потребуется наблюдение врача-акушера-гинеколога, особенно в период полового созревания и в репродуктивном возрасте.
ЧТО ТАКОЕ МУКОВИСЦИДОЗ?
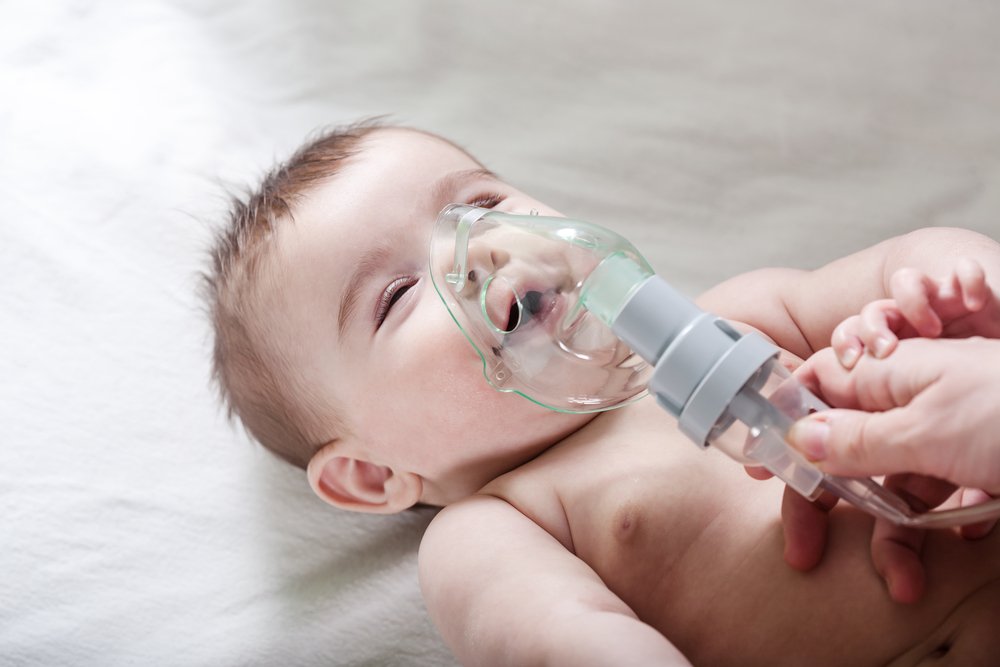
Муковисцидоз – наследственное заболевание, которое встречается у одного из 7 000 – 10 000 новорожденных. Оно связано с повреждением (мутацией) особого гена. Для того чтобы заболевание проявилось, ребенок должен получить две мутации (по одной от каждого из родителей). Родители больного ребенка всегда здоровы, но являются носителями патологического гена. До рождения больного ребенка родители не знают о своем носительстве. Риск рождения больного ребенка в браке двоих таких носителей составляет 25% при каждой беременности. Все остальные родственники чаще всего здоровы.
Как проявляется заболевание?
Повреждение гена приводит к нарушению транспорта солей через мембраны клеток, в результате чего страдает работа желез в пищеварительной и дыхательной системе, потовых желез. Их секрет становится вязким, он с трудом проходит по протокам и вызывает нарушение работы органов дыхания и пищеварения, пот ребенка становится соленым (это и определяет потовый тест). Большинство детей, имеющих заболевание, выглядят здоровыми при рождении. Но уже в первые месяцы жизни появляются затяжной кашель, частые бронхиты и пневмонии, нарушения стула, вздутие живота и боли в животе, задержка физического развития.
Небольшая часть детей с муковисцидозом при рождении имеют тяжелое состояние, связанное с непроходимостью кишечника (так называемый «мекониальный илеус»). Оно требует неотложной хирургической помощи.
Какое существует лечение заболевания?
Для лечения используются ферменты, антибиотики, препараты, способствующие отхождению мокроты, физиотерапия. Раннее начало лечения помогает улучшить состояние здоровья, хотя и не предотвращает прогрессирования болезни.
Кто будет наблюдать ребенка?
После постановки диагноза муковисцидоз малышу потребуется консультация врача-пульмонолога - специалиста по муковисцидозу в «Центре муковисцидоза» ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края. Врач индивидуально определит, какими специалистами и как часто должен наблюдаться ребенок. Семье также будет предложено пройти консультацию врача-генетика и генетическую диагностику для определения мутаций, вызвавших заболевание. Это обследование важно как для ребенка, так и для других членов семьи.
ЧТО ТАКОЕ ГАЛАКТОЗЕМИЯ?
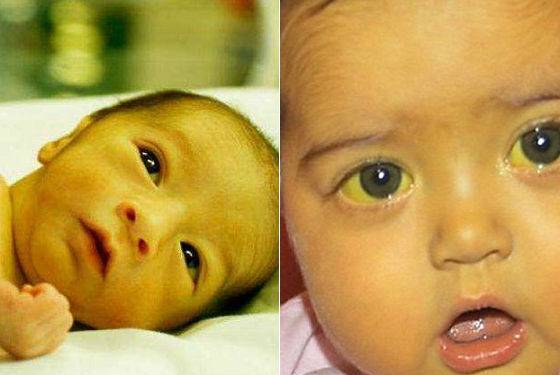
Галактоземия – наследственное заболевание обмена веществ, которое встречается у одного из 30 000 – 100 000 новорожденных. Это достаточно редкое заболевание. Галактоземия возникает, если в организме отсутствует способность усваивать сахар, содержащийся в молоке. Это происходит из-за нарушения (мутации) в структуре гена, который отвечает за синтез фермента, расщепляющего галактозу, одного из простых сахаров. Больной ребенок рождается, если он получает два мутантных гена (по одному от каждого из родителей). Родители больного ребенка всегда здоровы, но являются носителями патологического гена. До рождения больного ребенка родители не знают о своем носительстве. Риск рождения больного ребенка в браке двоих таких носителей составляет 25% при каждой беременности. Все остальные родственники чаще всего здоровы.
Как проявляется заболевание?
Первые признаки болезни могут появиться уже на первой неделе жизни новорожденного, и они связаны с нарушением работы печени. У новорожденного наблюдается желтуха и низкое содержание сахара в крови. Затем могут возникнуть различные симптомы поражения нервной системы в виде вялости или судорог, а также рвота, понос и другие нарушения со стороны желудочно-кишечного тракта. У больных галактоземией появляется поражение глаз, чаще всего в виде катаракты, нередко развиваются цирроз печени и умственная отсталость. Всех этих тяжелых клинических проявлений галактоземии можно избежать, если вовремя начать лечить ребенка. Если лечение начато рано, то клинические симптомы галактоземии у ребенка не проявляются, и он может расти здоровым, практически не отличаясь от сверстников.
Какое существует лечение заболевания?
Лечение заключается в исключении пищевых продуктов, содержащих галактозу, прежде всего грудного молока и других молочных смесей. Они могут быть заменены специальными смесями, приготовленными на основе сои, которые не содержат галактозу. Успех лечения во многом определяется тем, насколько родители больного ребенка осознали важность диетотерапии и насколько строго они ее выполняют.
Кто будет наблюдать ребенка в случае подтверждения диагноза?
О заболевании семье расскажет врач-генетик во время первого визита семьи в медико-генетическую консультацию. Основным врачом, наблюдающим больного ребенка, будет врач-диетолог, это может быть педиатр или врачгенетик, имеющий опыт в диетотерапии, который научит родителей расчету диеты для ребенка. У ребенка будет постоянно контролироваться содержание галактозы в крови. В зависимости от значений лабораторных показателей, будет корректироваться состав тех продуктов, которые, с одной стороны, не будут повышать уровень галактозы, а с другой, обеспечивать нормальный рост и развитие ребенка.
ЧТО ТАКОЕ СПИНАЛЬНАЯ МЫШЕЧНАЯ АТРОФИЯ?
Спинальная мышечная атрофия – наследственное заболевание нервной системы, при котором из-за генетического нарушения происходит прогрессирующее поражение клеток нервной системы, отвечающих за работу скелетных мышц. Спинальная мышечная атрофия встречается у одного человека из 5000-10000. Больной ребенок рождается у двух здоровых родителей. При этом оба родителя являются носителями одной измененной копии гена SMN1. Риск рождения ребенка со спинальной мышечной атрофией в таком браке составляет 25% при каждой беременности. До рождения больного ребенка, либо до проведения специальных генетических тестов на определение носительства родители не могут знать о риске рождения ребенка со спинальной мышечной атрофией.
Как проявляется заболевание?
Возраст появления первых симптомов варьируется от первых дней жизни до взрослого возраста в зависимости от типа спинальной мышечной атрофии. Основными симптомами являются мышечная слабость в руках, ногах и туловище, задержка двигательного развития, либо постепенная потеря имеющихся двигательных навыков. При самом тяжелом I типе спинальной мышечной атрофии быстро развиваются нарушения дыхания и глотания. Чем раньше появляются симптомы, тем они тяжелее и быстрее прогрессируют. Психическое развитие людей со спинальной мышечной атрофией не нарушено.
Какое существует лечение заболевания?
На сегодняшний день существуют несколько генотерапевтических препаратов, влияющих непосредственно на причину заболевания. Эффективность терапии напрямую зависит от возраста постановки диагноза спинальной мышечной атрофии, и наилучшие результаты достигаются, если лечение начато до появления первых симптомов (досимптоматическая стадия болезни).
О заболевании расскажет врач-генетик во время первого визита семьи в медико-генетическую консультацию. При подтверждении диагноза ребенок будет направлен на консультацию к врачу-неврологу в детский диагностический центр ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края. Комплексное клиническое обследование будет проведено в психоневрологическом отделении ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края. По результатам данного обследования будет выбрано наиболее подходящее лечение. В дальнейшем ребенок будет наблюдаться врачом-неврологом и другими специалистами.
Врач–генетик назначит необходимые молекулярно-генетические обследования родителям и, в ряде случаев, другим близким родственникам, даст рекомендации по планированию последующих беременностей в семье.
ЧТО ТАКОЕ ПЕРВИЧНЫЙ ИММУНОДЕФИЦИТ?
Первичный иммунодефицит – это группа наследственных заболеваний иммунной системы. Существует целый ряд генов, мутации в которых приводят к нарушению работы иммунной системы. В некоторых случаях кто-то из родителей или близких родственников больного ребенка может иметь аналогичное заболевание, но очень часто ребенок с первичным иммунодефицитом рождается у абсолютно здоровых родителей. Каждое отдельное заболевание встречается редко, но суммарная частота всех заболеваний этой группы достигает 1 на 10000 новорожденных.
Как проявляется заболевание?
Возраст появления первых симптомов варьирует от первых дней жизни до взрослого возраста, однако большинство тяжелых форм первичного иммунодефицита проявляются в первые недели или месяцы жизни частыми и/или тяжело протекающими инфекциями различных органов. В раннем возрасте могут развиваться аутоиммунные болезни, например, сахарный диабет, а также злокачественные опухоли. В ряде случаев болезнь протекает стремительно и приводит к жизнеугрожающему состоянию у совсем маленьких детей.
Какое существует лечение заболевания?
Для лечения используются препараты, которые замещают нарушенную функцию иммунитета. Такое лечение может быть пожизненным, но во многих случаях оно приводит к полной компенсации и нормальному развитию ребенка. В тяжелых случаях необходима трансплантация донорских гемопоэтических клеток.
Кто будет наблюдать ребенка в случае подтверждения диагноза?
Все дети, попавшие в группу риска первичного иммунодефицита по результатам расширенного неонатального скрининга, направляются на консультацию и подтверждающую диагностику к врачу-иммунологу детского диагностического центра ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края. При подтверждении диагноза ребенок будет наблюдаться врачом-иммунологом ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края. Врач–генетик назначит необходимые молекулярно-генетические обследования родителям и, в ряде случаев, другим близким родственникам, даст рекомендации по планированию последующих беременностей в семье.
ЧТО ТАКОЕ НАСЛЕДСТВЕННЫЕ БОЛЕЗНИ ОБМЕНА АМИНОКИСЛОТ, ОРГАНИЧЕСКИХ КИСЛОТ И ЖИРНЫХ КИСЛОТ?

Наследственные болезни обмена аминокислот, органических кислот и жирных кислот - большая группа редких генетических заболеваний, при которых из-за мутаций в определенных генах нарушается работа того или иного фермента в важнейших биохимических реакциях организма, что приводит к накоплению токсических веществ, нехватке энергии и питательных веществ. В результате страдают все органы и системы, но прежде всего – нервная система, сердце, печень. Частота каждого заболевания низкая – один больной на 10 000 – 500 000 новорожденных детей, но суммарная частота 29 заболеваний, включенных в расширенный неонатальный скрининг, существенно выше. У большинства болезней этой группы аутосомно-рецессивный тип наследования, при котором больной ребенок рождается у здоровых родителей – носителей мутации в скрытом виде. Также здоровы и все старшие родственники со стороны мамы и папы. Однако в семье данных родителей существует высокий риск (25%) повторного рождения ребенка с аналогичным заболеванием обмена веществ.
Как проявляются эти заболевания?
Заболевания этой группы могут начаться в любом возрасте, но чаще всего – в первые дни или недели жизни. Важной особенностью является их жизнеугрожающий характер. Зачастую заболевание развивается стремительно и в течение нескольких часов может привести к необратимым изменениям в головном мозге и даже - к внезапной смерти ребенка (так называемый «метаболический криз»). В ряде случаев первым проявлениям болезни предшествует «светлый промежуток» продолжительностью до нескольких месяцев или даже лет, когда ребенок выглядит абсолютно здоровым, и без проведения специальных лабораторных исследований невозможно заподозрить наличие у него такого опасного заболевания. Если лечение не назначено вовремя, до появления первых симптомов, то часть заболеваний этой группы с высокой вероятностью приводят к смерти ребенка при развитии метаболического криза, при других же формах развивается тяжелая хроническая прогрессирующая патология нервной системы, задержка развития и поражение всех органов.
Какое существует лечение заболеваний этой группы?
При разных болезнях из этой группы лечение будет различаться, но в большинстве случаев применяется специальная диета с ограничением определенных продуктов питания, назначаются специализированные продукты лечебного питания, а также препараты, влияющие на нарушенные звенья обмена веществ и связывающие избыток токсических веществ в организме. Эффективность терапии напрямую зависит от возраста постановки диагноза наследственной болезни обмена, и наилучшие результаты достигаются, если лечение начато до появления первых симптомов (досимптоматическая стадия болезни).
Кто будет наблюдать ребенка в случае подтверждения диагноза?
О заболевании расскажет врач-генетик во время первого визита семьи в центр. При серьезном подозрении на НБО в ряде случаев ребенку будет рекомендована неотложная госпитализация для проведения углубленного клинического обследования, мониторинга его состояния и начала терапии. В дальнейшем, при подтверждении диагноза, ребенок будет наблюдаться педиатром соответствующего профиля ГБУЗ «Детская краевая клиническая больница» министерства здравоохранения Краснодарского края совместно с врачом-генетиком медико-генетической консультации, кроме того, ребенка будут наблюдать другие специалисты в поликлинике по месту жительства. Врач– генетик назначит необходимые молекулярно-генетические обследования родителям и, в ряде случаев, другим близким родственникам, даст рекомендации по планированию последующих беременностей в семье.
Есть на свете чудо из чудес,
И зовется чудо – материнство!
Ангелы спускаются с небес,
Составляя с малышом единство!
Беременность – это не болезнь!
Это особое состояние организма беременной женщины, ожидание чуда рождения новой жизни, но никак не повод целыми днями лежать на диване в страхе навредить будущему малышу излишними телодвижениями. Давайте разберемся, что происходит в организме женщины, когда она оказывается в «интересном положении».
Беременные женщины делятся на тех, кто боится всего с первого дня, как только узнают о своем интересном положении, и тех, кто до последнего готов совершать безумные поступки. И то и другое можно отнести к крайностям поведения.
Но давайте уясним с самого начала: сонливость, усталость, смена настроения – не повод впадать в панику. Теперь вас двое, и организм должен переключиться на новую волну. Муж вас по-прежнему любит, родные и друзья счастливы за вас. Организм начинает вырабатывать гормоны и некоторые из них, например прогестерон и релаксин, в большем количестве.
Ваше тело перестраивается, и ему нужно время, чтобы привыкнуть. Да и беременной женщине необходимо свыкнуться с мыслью о своем новом статусе, отсюда и всплеск эмоций.
В первые три месяца беременности многие женщины чувствуют повышенную утомляемость и сонливость – возрастает потребление энергии, изменяется скорость обмена веществ. Ваш организм теперь работает на двоих, соответственно надо позаботиться о том, чтобы вы с малышом получали достаточно витаминов. Поэтому необходимо скорректировать режим питания, свести минимуму вредную, жирную пищу и фастфуд, больше употреблять овощей, фруктов, молочных продуктов. И естественно, никакого алкоголя. Даже в малых дозах он может навредить будущему малышу.
Конечно, все эти неудобства во время беременности раздражают, мешают и зачастую даже пугают будущую маму. Но не стоит себя заранее настраивать негативно. В конце концов, итогом долгого и трудного пути будет появление на свет долгожданного малыша. Поэтому воспринимайте беременность не как болезнь, а как период жизни, когда можно слегка покапризничать и побаловать себя.
Даже муки беременности, родов и прочего не могут омрачить тех минут счастья, когда смотришь на это маленькое создание и понимаешь, что это твой ребенок!
Ты - Мама! Это много или мало? Ты - Мама! Это счастье или крест? И невозможно всё начать сначала, ты молишься за то, что есть. Ты - целый мир, ты жизни возрожденье, и ты весь мир хотела бы обнять. Ты - Мама, Мама! Это наслажденье никто не в силах у тебя отнять!!!
С днем рождения, малыши!
Перинатальный центр оснащен современной медицинской аппаратурой и оборудованием, обеспечивается необходимыми лекарственными средствами и укомплектован квалифицированными кадрами - более 90% врачей и среднего медицинского персонала имеют высшую и первую квалификационную категорию. Все это позволяет оказывать высококвалифицированную медицинскую помощь беременным, роженицам, родильницам и новорожденным детям.
В 2022г. в перинатальном центре появилось на свет 2 955 малышей, из них : 28 двоен. Мальчиков родилось 1567, девочек - 1388.
2941 женщина стала мамой.
Быть мамой – значит дать жизнь новому человеку, беспомощному крохотному малышу, и, конечно же, не только это.
Быть мамой – значит научить ребёнка жить в этом мире, избегать его опасностей и угроз, стать полноценным членом человеческого общества.
Быть мамой – это ни с чем несравненное счастье! Как только твой малыш рождается на свет, ты уже не знаешь, как жила без него раньше!


Развитие плода по неделям.
Рождение ребенка — поистине удивительный процесс. Но изменения, которые происходят в организме беременной женщины, могут доставлять дискомфорт и даже пугать. Женское тело готовится к появлению новой жизни еще с момента пребывания в утробе собственной матери, поэтому, чтобы не тревожиться из-за необычных ощущений, важно найти своего акушера-гинеколога, а также понимать, что же происходит в организме в эти 9 месяцев.
Как определяются сроки беременности
Есть несколько способов определения срока беременности. В медицинских документах указывается именно акушерское значение — количество недель, прошедших с даты начала последней менструации. С этого дня и отсчитывается предполагаемая дата родов (ПДР). Существует несколько расчетных формул:
- от указанной даты отнять три месяца и прибавить 7 дней;
- отсчитать от дня последних месячных вперед по календарю 280 дней или 40 недель;
- если беременность наступила с использованием вспомогательных репродуктивных технологий, за исходную дату берут день переноса эмбрионов — к ней прибавляют 266 дней и вычитают число дней развития вне тела мамы.
Здоровый женский организм в репродуктивном возрасте готовится дать начало новой жизни каждый месяц. Ежемесячно (за исключением случаев, когда по каким-то причинам не происходит овуляция) он подготавливает одну или несколько половых клеток к потенциальному оплодотворению. Если цикл подошел концу, а зачатие не произошло, не пригодившиеся клетки и ткани выводятся из организма с менструальной кровью. В это время в яичнике уже зреет новый фолликул, откуда примерно через 14 дней высвободится зрелый ооцит, готовый слиться со сперматозоидом. Когда это произойдет, образуется яйцеклетка и наступит отсчет эмбрионального срока беременности. Это фактическое начало внутриутробного развития будущего младенца.
Разница в две недели между акушерским и эмбриональным значениями достаточно условна. Она актуальна для женщин с регулярным циклом, который длится стандартные 28 дней. Если менструация длится 25 или 35 дней, эти даты сдвигаются. А значит во время УЗИ, когда будут определять, на какой неделе развития находится малыш, могут поставить эмбриональный срок, который сдвинет предполагаемый день родов. И ваш гинеколог будет ориентироваться на эти уточненные данные.
Когда беременность наступила, предварительный результат расчётов сравнивают с данными УЗИ и определяют точный срок. Именно поэтому в первых медицинских выписках может быть указан временной интервал, например «беременность, 2–3 недели».
На акушерских неделях основаны все гинекологические расчёты. Согласно им, между первым днём последних месячных перед беременностью и родами в среднем проходит ровно 40 акушерских недель, реже — 42.
Кроме того, беременность принято делить на триместры: первые 13 недель — I триместр, с 14-й по 27-ю неделю — II, а с 28-й до срока 41 неделя и 6 дней — III. За это время в утробе женщины формируется полноценный организм.
Развитие ребёнка от эмбриона до плода
В каждый триместр беременности ребёнок проходит важные этапы развития. В I триместре формируются головной и спинной мозг, развиваются внутренние органы, руки и ноги. Во II — ребёнок уже сформирован, поэтому он только растёт, а все системы организма совершенствуют свою работу. В III триместре плод активно набирает вес и готовится к рождению.
Первые восемь недель беременности ребёнка в утробе матери называют эмбрионом, после — плодом.
Отсчет в календаре беременности начинается с момента первого дня менструации. Женщина может не знать о своем положении на протяжении всего первого триместра. Особенно если она привыкла к нерегулярным месячным, а симптомы токсикоза слабо выражены.
Узнать о беременности она может уже на 3–4 неделе, если использует самый высокочувствительный экспресс-тест. На 4–5 дней раньше, чем тест из аптеки, об успешном зачатии может сообщить анализ на хорионический гонадотропин человека (ХГЧ). Этот же гормон определяется и в моче, но в крови его концентрация увеличивается несколько быстрее.
1 неделя
В первую неделю менструального цикла и будущей беременности в яичнике начинает зреть ооцит, которому предначертана встреча со сперматозоидом. В этот момент женщина озабочена текущими делами. Она ждет, когда же закончатся месячные — выход функционального слоя стенки матки, не пригодившегося в предыдущем цикле.
2 неделя
Доминантная будущая яйцеклетка окружена тканями, обеспечивающими ее защиту и питание. Такая оболочка называется фолликулом. Она подгоняет ооцит быстрее расти, передавая сигнал фолликулостимулирующего гормона (ФСГ). Он поступает в яичник через кровь из структур головного мозга.
На стыке второй-третьей недели цикла фолликул, который смог вырастить самый благоприятный для зачатия ооцит, выпускает свое детище в маточную трубу. Кстати, снова по приказу, только теперь мозг посылает не ФСГ, а лютеинизирующий гормон (ЛГ). Этот процесс и называется овуляцией.
Ооцит не спешит попасть во внутреннюю полость матки. Неоплодотворенная яйцеклетка при содействии мышечных сокращений труб и биения ресничек, выстилающих их внутреннюю поверхность, добирается до широкой части маточных труб, после чего затаивается в надежде на встречу с суженным. Причем женская половая клетка не ведет себя пассивно — она трудолюбиво вырабатывает специальные вещества для привлечения сперматозоида.
Некоторые женщины чувствуют свою овуляцию. Она может сопровождаться такими симптомами:
- тянущими болями, жжением внизу живота и поясницы в течение нескольких минут или часов;
- кратковременным учащением мочеиспускания;
- «вздутием» живота;
- небольшими мажущими выделениями белесоватого, красного или коричневого цвета.
Это весьма удобный сигнал для пар, планирующих зачатие. Но большинству девушек приходится вычислять момент овуляции другими способами.
3 неделя
В этот период клетки лопнувшего фолликула не остаются без дела. Они превращаются во временную структуру, желтое тело. И начинают продуцировать гормоны, сигнализирующие матке, что пора готовить свой внутренний слой, эндометрий, к приему эмбриона.
У мужской половой клетки есть около суток на то, чтобы проникнуть внутрь ооцита. Именно после этого события образуется зрелая яйцеклетка. Из почти полумиллиона сперматозоидов, попадающих во влагалище, маточной трубы достигнет менее 1000. И только один из них сможет дать начало новой жизни. Это будет носитель Х или Y хромосомы. Именно он определит пол ребенка. В первом случае это будет девочка, во втором — мальчик. Ведь женская половая клетка всегда содержит Х хромосому.
Третья акушерская неделя беременности соответствует первой эмбриональной. Именно с этого момента начинается развитие ребенка. Оплодотворенная яйцеклетка становится зиготой и начинает активно делиться, получая нужные питательные вещества из собственных запасов — желточного мешка. Беременность развивается не по дням, а по часам.
Через неделю зародыш уже состоит из 200–300 клеток и наконец добирается до нужного для прикрепления места в полости матки.
На фоне этих удивительных событий женщина обычно продолжает привычный образ жизни. Правда чувствительные представительницы прекрасного пола уже могут отметить изменения настроения, новые вкусовые пристрастия и даже первые признаки токсикоза.
4 неделя
На 4-й неделе беременности будущего ребёнка уже называют эмбрионом. Пока это всего лишь скопление клеток, которое настолько мало, что его бывает сложно обнаружить даже при проведении УЗИ: эмбрион будет выглядеть как точка размером не более 1 мм.
Эмбрион заключён в трёхслойную оболочку, или так называемые лепестки. Каждый лепесток не просто защищает его от повреждений, но и служит основой для формирования будущих органов и систем. Так, из внутреннего слоя (энтодермы) со временем развиваются дыхательная и пищеварительная система, из среднего (мезодермы) — сердце, кровеносные сосуды, мышцы и кости, а из внешнего (эктодермы) — мозг, нервная система, глаза, кожа, зубы и ногти.
На протяжении следующих 8 недель из зародышевых оболочек плода будет формироваться плацента — важный орган, который соединяет организм матери и ребёнка и через который малыш получает питательные вещества. Пока плаценты нет, из зародышевой оболочки вырастают небольшие шипы, которые врастают в эндометрий и поглощают питательные вещества прямо из крови матери.
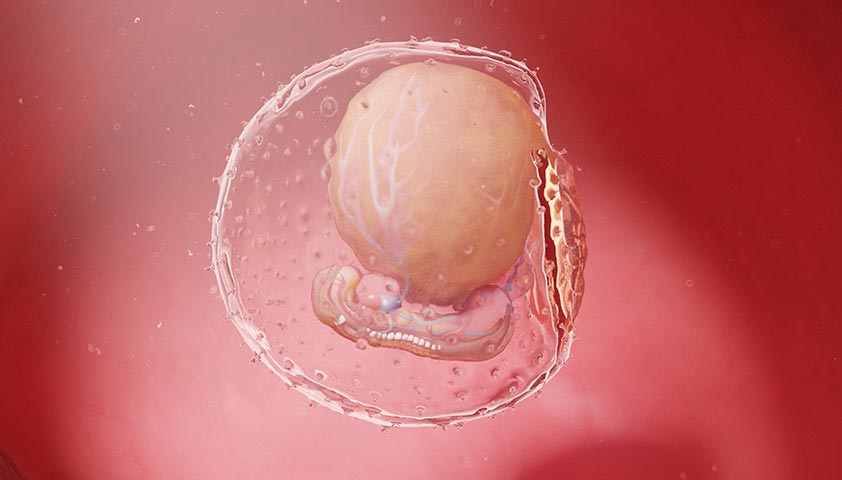
5 неделя
К 5-й неделе эмбрион уже имеет собственную систему кровообращения — сосуды и сердце, перекачивающее по ним кровь.
В этот период активно формируется важная структура — нервная трубка. Из её «верхней» части со временем вырастет головной мозг, а из «хвостовой» — спинной. Чтобы всё развивалось как следует, в организме матери должно быть достаточно фолиевой кислоты. Если её будет не хватать, то у ребёнка могут сформироваться тяжёлые нарушения — расщепление позвоночника или анэнцефалия. Чтобы снизить риски, врачи рекомендуют начать приём препаратов с фолатами, как только женщина узнает, что беременна, а иногда и раньше.
В это время врач уже может обнаружить эмбрион при проведении УЗИ. В ходе исследования специалист оценивает количество эмбрионов и определяет место их прикрепления.
6 неделя
На 6-й неделе беременности у эмбриона заметно выделяется «хвост», поэтому малыша сравнивают с головастиком. У него появляются зачатки конечностей — бугры на месте будущих рук и ног, закладываются лицевые структуры: тёмными точками выделяются будущие глаза, ямочками — уши. Внутренние органы продолжают формироваться, а сердце уже бешено стучит: частота сердечных сокращений (ЧСС) зародыша на этом сроке беременности достигает 160 ударов в минуту. Это в два раза быстрее, чем у взрослого.
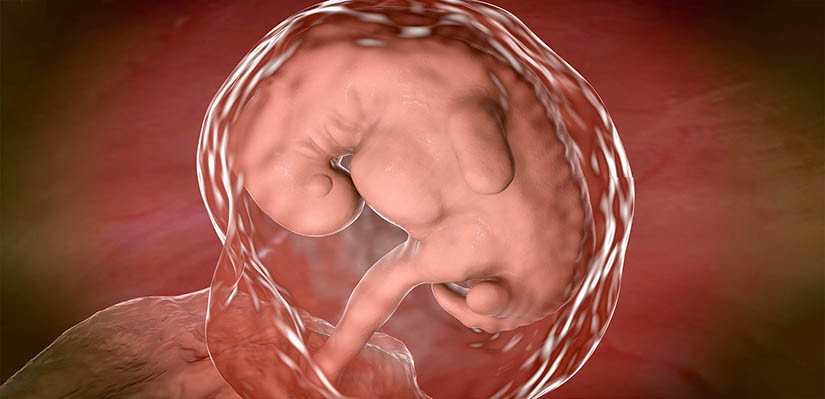
7 неделя
К 7-й неделе беременности у зародыша увеличивается голова: она выглядит крупной и непропорциональна тонкому вытянутому телу. Так происходит из-за активного формирования мозга и его мельчайших структур — нервных клеток.
Продолжают развиваться внутренние органы: выделяются будущий желудок, кишечник, пищевод и глотка. Между ножек появляется половой бугорок, из которого позже сформируются женские или мужские репродуктивные органы.
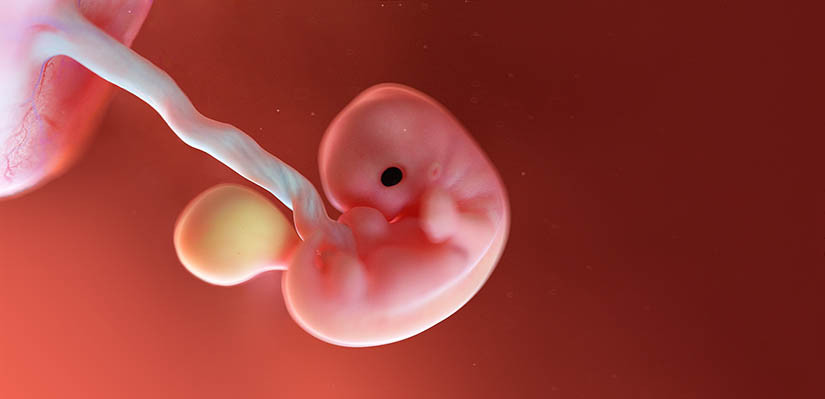
8 неделя
Размер эмбриона достигает 12 мм в длину. Нервная система настолько развита, что на этом сроке при проведении энцефалограммы начинают регистрироваться мозговые импульсы. Малыш все больше становится похожим на маленького человека:
- голова начинает выпрямляться;
- появляется шейный изгиб;
- вырисовываются первичные черты лица;
- смыкаются веки;
- формируются ушные раковины;
- ручки уже могут сжиматься в кулачки.
При проведении ультразвуковой диагностики можно рассмотреть человеческий силуэт. Внутренние органы активно развиваются. Удлиняется пищеварительная трубка, усложняется структура почек. Закладываются зачатки зубов. Нервная и дыхательная системы продолжают активно развиваться. К концу этой недели развития зародыша его спина выпрямляется — начинает формироваться костная ткань скелета. В глазах уже синтезируется пигмент, определяющий их цвет при рождении. Мочеполовая система разделяется, появляются первичные половые клетки, почки начинают вырабатывать мочу.
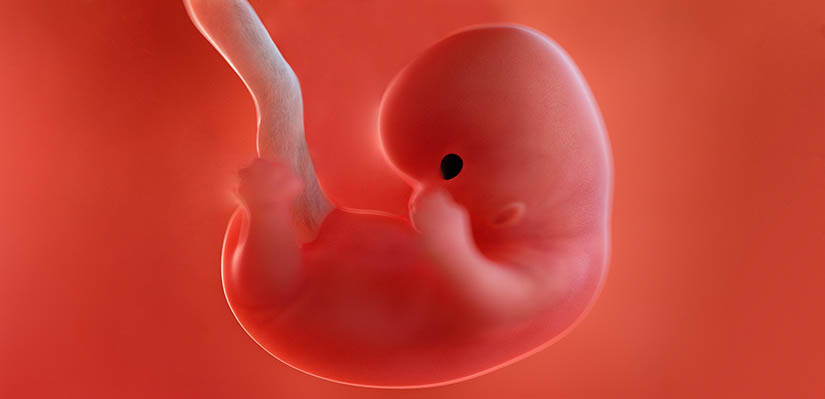
9 неделя
К 9-й неделе плод полностью избавляется от хвостика, у него сформированы руки, ноги, на них уже видны даже локти и колени. В организме продолжают активно развиваться внутренние органы: начинает работать печень, почки и щитовидная железа.
Будущий ребёнок уже умеет открывать рот и даже сжимает кулаки, правда, пока рефлекторно. Во рту можно разглядеть зачатки молочных зубов.
10 неделя
К этому моменту внутренние органы ребёнка сформированы окончательно и теперь будут только совершенствоваться и увеличиваться по мере роста. Сердце совершает около 180 ударов в минуту и перекачивает кровь по сосудам.
У младенца всё ещё крупная голова, в ней активно развивается мозг, уже разделившийся на два полушария. Выделяется шея, и ребёнок теперь может поворачивать голову. Кроме сжимания кулаков, он уже умеет взмахивать руками и ногами, однако делает это не намеренно, а рефлекторно. Между пальцами исчезает перепонка, ранее роднившая его с амфибиями.
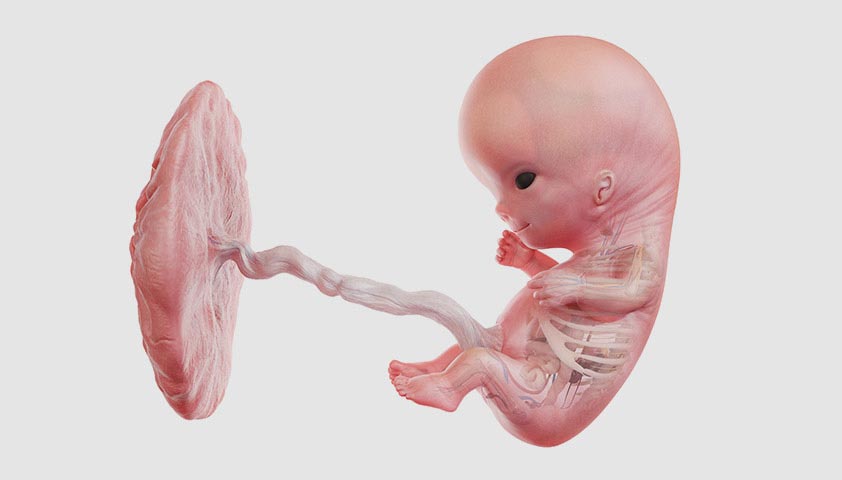
11 неделя
На 11-й неделе беременности у будущего ребёнка сформированы все части тела и внутренние органы. Теперь его рост замедляется, зато он начинает активно набирать вес.
Плод уже умеет двигать руками и ногами, хвататься за пуповину, может подпрыгивать, отталкиваться ногами от стенок матки и даже переворачиваться. Правда, женщина ещё не ощущает такую активность, потому что младенец слишком мал.
На 11-й неделе беременности уже развита щитовидная железа, а поджелудочная начинает производить инсулин. Развиваются центральная и периферическая нервная система.
В этот период активно формируются наружные половые органы, однако на УЗИ определить пол всё ещё невозможно.
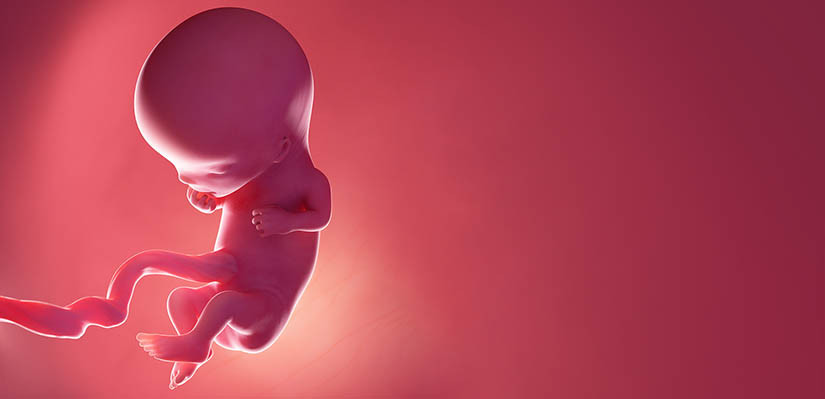
12 неделя
На 12-й неделе беременности полностью формируется плацента — орган, который будет обеспечивать ребёнка питательными веществами, выводить продукты обмена и вырабатывать гормоны, поддерживающие сохранение беременности. Плод начинает питаться через неё, тем самым готовясь к самостоятельной жизни вне утробы матери.
Малыш покрыт тонкой прозрачной кожей, под которой хорошо видны кровеносные сосуды. У него продолжают формироваться уникальные черты лица, и ребёнок уже умеет гримасничать и даже зевать.
13 неделя
На этой неделе у ребёнка активно формируются слуховые структуры, он уже может реагировать на звуковые волны высокой частоты и даже вздрагивает от резких звуков. Кроме того, продолжает развиваться мозг.
У ребёнка оформляются рёбра и голосовые связки. У девочек в малом тазу формируются яичники, у мальчиков — простата.
II триместр: 14–27-я акушерская неделя беременности
За I триместр ребёнок уже полностью сформировался, во II — он будет только увеличиваться в размере, а работа внутренних органов — совершенствоваться, чтобы к окончанию беременности все системы организма могли функционировать как у взрослого.
Именно во II триместре женщина может почувствовать первые шевеления плода. Считается, что это самый спокойный период вынашивания ребёнка, потому что к этому моменту снижается большинство рисков, связанных с закладкой жизненно важных органов.
14 неделя
К 14-й неделе все органы и системы плода работают как у взрослого: он умеет двигаться, заглатывает околоплодные воды, опорожняет мочевой пузырь и кишечник. Крошечное сердце перекачивает более 20 литров крови в сутки. Шея и подбородок становятся более отчётливыми, намечаются щёки и переносица. Появляется способность отличать свет от темноты.
На этом сроке беременности все малыши блондины, потому что у них ещё нет окрашивающего волосы пигмента.
15 неделя
На 15-й неделе у младенца формируются вкусовые рецепторы, а слух начинает работать полноценно: он отчётливо слышит стук сердца матери и бульканье у неё в кишечнике, приглушённо до него доносятся голоса родителей и другие внешние звуки.
Полушария мозга обретают извилины и бороздки, в организме мальчиков начинает вырабатываться половой гормон тестостерон, девочкам придётся ещё подождать, их половые гормоны появятся позже.
16 неделя
На этой неделе у малыша появляются ресницы, а пропорции его тела становятся ближе к привычным: ножки становятся длиннее рук, а голова уже не выглядит такой большой. Он заглатывает околоплодные воды и иногда начинает из-за этого икать.
В теле плода развивается мышечная ткань, а кости укрепляются. Малыш покрыт слоем тонких бесцветных пушковых волосков, так называемым лануго.
17 неделя
На этом сроке скелет плода становится всё более прочным. Кости покрыты слоем мышц и кожи и защищают внутренние органы от повреждений. Появляются потовые железы, продолжают формироваться почки, нарастает жировая прослойка, которая после рождения поможет ребёнку поддерживать нормальную температуру тела.
К 17-й неделе беременности у ребёнка появляется рефлекс самосохранения: он вздрагивает и группируется, если слышит громкий резкий звук.
18 неделя
На 18-й неделе тело плода ещё сильнее вытягивается, а рост головы замедляется: в ней активно развивается кора головного мозга, возникают борозды и извилины.
Малыш интенсивно тренирует желудочно-кишечный тракт и выделительную систему — заглатывает до 500 мл околоплодных вод в сутки. Попадая в желудочно-кишечный тракт, жидкость помогает развиваться пищеварительной системе. Дальше она фильтруется почками и выделяется в виде мочи.
19 неделя
К 19-й неделе тело малыша покрывается особой смазкой, которая работает как терморегулятор и помогает ему сохранять тепло. Она нужна, потому что слой подкожной жировой клетчатки, выполняющий ту же функцию у взрослых, ещё не нарос и плод рискует переохладиться. Кроме того, смазка защищает организм от бактериального заражения.
Под молочными зубами формируются зачатки коренных. Меняется состав крови: кроме красных клеток эритроцитов, в ней появляются белые кровяные тельца — лейкоциты, моноциты и лимфоциты.
Малыш двигается уже давно, но именно сейчас он достиг таких размеров, при которых женщина может начать чувствовать первые шевеления.
Если женщина входит в группу риска по преждевременным родам, УЗИ дополняют доплерографией. Это метод ультразвукового исследования кровотока в сосудах.
Если по результатам УЗИ выявляют пороки развития плода, то женщину могут направить на амниоцентез и медико-генетическое консультирование. В ходе амниоцентеза врач сделает прокол в брюшной стенке, наберёт в шприц немного околоплодных вод и передаст пробу в лабораторию. По результатам исследования можно выявить хромосомные аномалии у ребёнка.
20 неделя
Наступает «экватор» беременности. Ножки и ручки ребёнка вытягиваются, он становится более пухлым, его кожа всё больше разглаживается. Он тренируется открывать и закрывать глаза, моргать. На этом сроке у плода уже выделяется ведущая рука — он становится правшой или левшой.
На 20-ю неделю беременности врач обычно назначает ультразвуковое исследование, во время которого будущие родители могут лучше разглядеть своего малыша и узнать его пол.
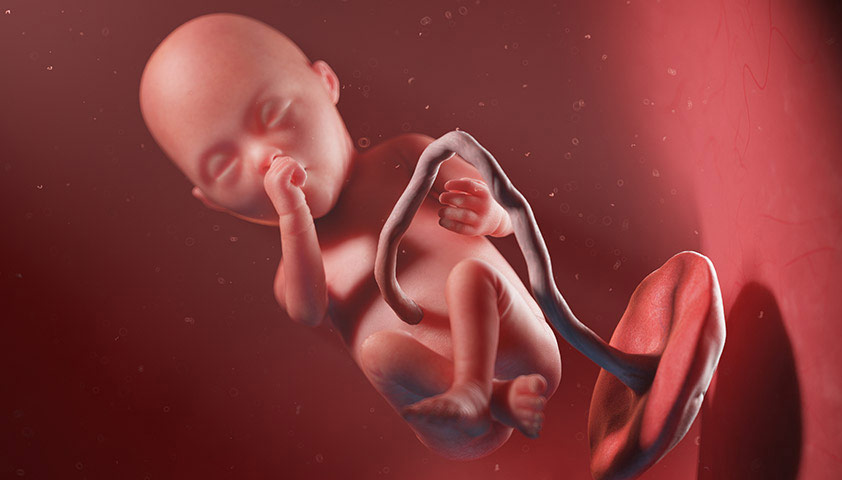
21 неделя
К 21-й неделе младенец стал тяжелее и больше, чем плацента. У него активно развивается нервная система, вовсю заработал собственный иммунитет и настраиваются внутренние биологические часы — они зависят от времени суток и определяют будущий режим дня. При этом часто он не совпадает с режимом матери и ребёнок может бодрствовать, когда женщина пытается заснуть.
22 неделя
К этой неделе у ребёнка завершается формирование позвоночника, а слой подкожной жировой клетчатки уже распределён равномерно по всему телу.
Постепенно в работу включаются почти все органы эндокринной системы: эпифиз, гипофиз, надпочечники, поджелудочная, щитовидная и паращитовидная железа. Продолжает развиваться головной мозг, в нём уже содержится полный набор нейронов, которые позволяют мышцам сообщаться с мозгом и помогают ребёнку осознанно двигать руками и ногами.
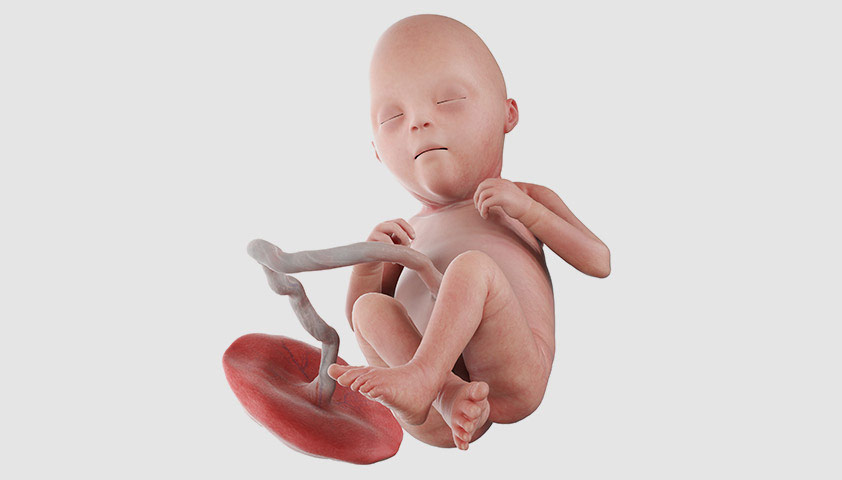
Если младенец родится на этом сроке, у врачей есть шанс выходить его. О начале преждевременных родов могут говорить обильные водянистые выделения, кровотечение из влагалища и сильные болезненные спазмы в животе и пояснице.
Если на 22-й неделе беременности у женщины открылось кровотечение, а в животе или пояснице ощущаются болезненные спазмы, нужно немедленно звонить в скорую.
23 неделя
На этом сроке ребёнок начинает тренировать дыхательные мышцы и делает первые вдохи и выдохи, которые пока нельзя назвать настоящими, потому что он «дышит» околоплодными водами, в которых нет воздуха.
Малыш продолжает активно набирать вес, его лицо сформировалось практически полностью: есть ресницы, брови, волосы на голове. Работает большая часть желёз внутренней секреции. К созданию крови, кроме костного мозга, подключается селезёнка.
24 неделя
На этом сроке у малыша уже полностью сформированы пищеварительная система и головной мозг, он может видеть, слышать и чувствовать. В лёгких вырабатывается сурфактант — важное вещество, которое не даёт им полностью схлопываться при выдохе.
Малыш уже не так активно двигается, теперь он дольше остаётся в определённом положении, которое в конце II триместра может стать постоянным.
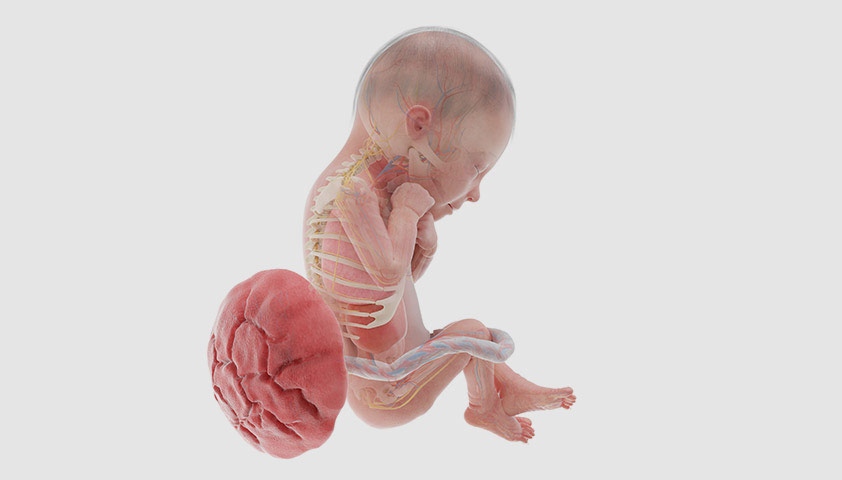
25 неделя
К 25-й неделе беременности малыш всё больше напоминает новорождённого: пропорции тела правильные, черты лица оформились, увеличивается количество подкожного жира, из-за которого кожа приобретает нежно-розовый оттенок. Он постукивает ногами и руками по стенкам матки, хватает руками пуповину и свои ноги, поворачивается и кувыркается.
У него усложняется структура головного мозга: появляются вспомогательные клетки нервной ткани, формируются синапсы — нервные связи.
26 неделя
К этому сроку ребёнку уже становится тесно в утробе матери, и он постепенно занимает положение, которое, скорее всего, не изменится до рождения.
У него полностью сформированы пищеварительная система, головной мозг и все органы чувств. В лёгких становится больше клеток, вырабатывающих сурфактант, благодаря которому расправляются воздушные пузырьки — альвеолы.
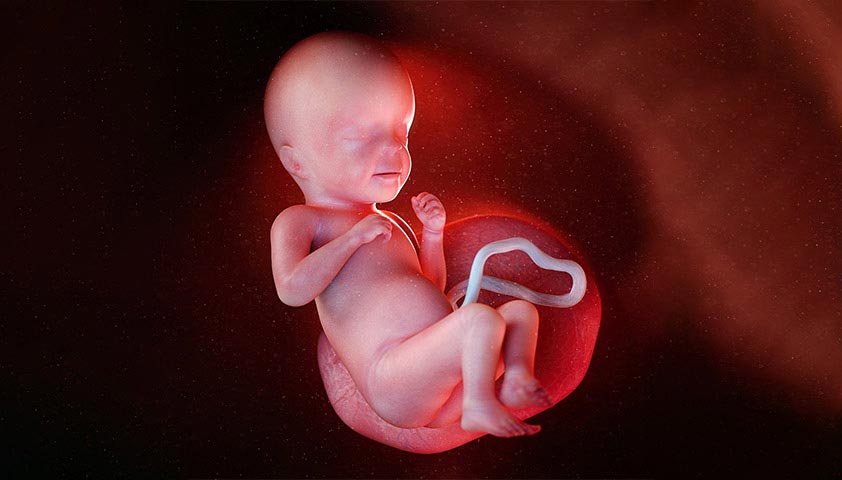
27 неделя
Это последняя неделя II триместра. К началу III триместра плод весит почти килограмм. Головной мозг, лёгкие, пищеварительная система уже полностью сформированы и продолжают настраиваться на самостоятельную работу.
Количество первородной смазки, покрывающей тело и лицо, уменьшается. Начинают вырабатываться гормоны роста. У мальчиков яички перемещаются из области живота на своё постоянное место — в мошонку. Этот процесс займёт не одну неделю.
III триместр: 28–40-я акушерская неделя беременности
В III триместре беременности происходят финальные изменения, ребёнок активно набирает вес, а его организм готовится к появлению на свет.
В начале третьего триместра — примерно с 28-й недели — женщина начнёт чаще посещать своего акушера и проходить обследования, которые помогут оценить состояние плода и выявить возможные осложнения беременности.
Некоторым на позднем сроке беременности предлагают вакцинироваться от коклюша, дифтерии, столбняка и коронавируса. Это помогает защитить маму и ребёнка от опасных для жизни инфекций.
28 неделя
Ребёнок продолжает активно набирать вес, его кожа становится более плотной за счёт прослойки подкожного жира, которая позволяет ему сохранять тепло и в будущем поможет выжить вне тела матери.
Малыш всё лучше различает звуки и голоса, учится открывать и закрывать глаза, моргает. Кроме того, у него формируются собственные вкусовые предпочтения. Во многом на это влияет то, что выбирает мама.
Скелет к этому времени сформировался полностью, однако кости остаются мягкими и окончательно затвердеют уже только после рождения.
29 неделя
У ребёнка активнее всего начинает расти мозг: с этой недели и до рождения его вес увеличится втрое.
Движения малыша становятся менее интенсивными, теперь он только потягивается и изредка меняет позы. Однако каждое его движение ощущается матерью. В такие моменты на животе можно даже заметить волны или толчки.
К этому моменту все системы организма малыша уже работают в полную силу: почки, кишечник, органы эндокринной системы. Продолжают развиваться лёгкие и нервная система. Почки производят до полулитра мочи в сутки.
Обычно на этом сроке ребёнок занимает головное предлежание, потому что его голова перевешивает ягодицы.
30 неделя
На 30-й неделе беременности малыш активно тренируется дышать. Почти все системы в организме уже работают как у взрослого. Развитие продолжают нервная система и мозг. В последнем появляются новые нейроны, между ними формируются связи. Благодаря развитию мозга ребёнок учится запоминать звуки.
Сердце почти полностью сформировано, но сохраняются особенности, которые присущи плоду в утробе, например овальное окно между правым и левым предсердиями. В большинстве случаев оно закрывается после рождения.
31 неделя
На 31-й неделе у плода завершается формирование поджелудочной железы и печени. Печень «учится» продуцировать жёлчь, которая понадобится для переваривания жиров из пищи, а поджелудочная железа — производить ферменты для расщепления углеводов, белков и жиров, а также вырабатывать инсулин.
Ребёнок уже почти сформирован. У него есть даже ресницы, брови, волосы на макушке. Если роды начнутся на этом сроке, то он уже сможет дышать сам, хотя всё равно будет считаться недоношенным.
32 неделя
К этому сроку беременности плод становится всё крупнее и наращивает мышечную массу. Жировая ткань растёт равномерно, заметнее всего на лице. Складочки распрямляются, цвет лица становится ровнее и светлее.
Органы продолжают совершенствоваться: функционируют лёгкие, железы внутренней секреции, подключается иммунная система. Почти сформировано сердце. ⠀
33 неделя
На 33-й неделе мозг и нервная система ребёнка уже полностью сформированы. Его череп чуть вытягивается, принимая пулеобразную форму, чтобы легче пройти через родовые пути.
Кости черепа пока не срослись, так как для прохождения через родовые пути они должны оставаться подвижными. Кости срастаются окончательно лишь к началу полового созревания ребёнка.
Начиная с 33-й недели беременности женщину отправляют на кардиотокографию (КТГ). Это процедура, во время которой на живот прикрепляют два датчика. Один регистрирует сердцебиение плода, второй — сокращения матки. Женщина нажимает специальную кнопку, когда ребёнок шевелится. Исследование в среднем длится 20–30 минут и позволяет оценить, как изменяется стук сердца, если плод шевелится или матка приходит в тонус.
34 неделя
На 34-й неделе ребёнок видит первый в своей жизни цвет — красный. Внутренняя поверхность матки имеет именно этот оттенок, поэтому в глазах первым делом развиваются чувствительные к нему колбочки.
Малыш усиленно набирает вес, в том числе за счёт костей. Они укрепляются с каждым днём. Ребёнок понемногу пытается дышать, но лёгкие ещё не сформированы окончательно.

35 неделя
На 35-й неделе радужка глаз, как правило, обретает постоянный цвет. До этого момента все дети были голубоглазыми. Складки на коже уже полностью разгладились, пропорции тела становятся гармоничными — на долю головы приходится пятая часть объёма тела. Нервные окончания покрылись миелиновой оболочкой, которая защищает их от повреждений и стремительно проводит нервные импульсы.
Ребёнок уже настолько большой, что сворачивается в матке клубочком, прижав ноги и подбородок к груди. В его кишечнике скапливается первородный кал — меконий, который выйдет в первые дни после рождения.
С 35-й по 37-ю неделю беременности женщину направляют сдать мазок из цервикального канала на антигены стрептококка группы В. Если его обнаружат, то с началом родов матери будут вводить антибиотики, чтобы инфекция не попала к ребёнку. Кроме того, она сдаёт коагулограмму — исследование свёртываемости крови, по результатам которого врач может выявить нарушения, способные вызвать осложнения при родах.
36 неделя
К этому сроку кожа ребёнка становится плотной и надёжно оберегает организм малыша. Мозг контролирует работу всех органов и систем.
Лёгкие сформировались, и малыш готов сделать свой первый вдох. Также полностью развита пищеварительная система, поэтому если он решит родиться на этой неделе, то сможет полноценно дышать и сосать грудное молоко.
Как правило, к концу 36-й недели ребёнок окончательно определился со своим положением в матке и не изменит его до родов. В идеале он переворачивается головой вниз в так называемое головное предлежание.
37 неделя
К 37-й неделе у ребёнка завершается формирование всех жизненно важных систем организма. Единственное, к чему малыш может быть всё ещё не готов, — это к перепадам температур. Дело в том, что центр терморегуляции окончательно развивается уже после рождения и первое время малыш может легко переохлаждаться или перегреваться.
38 неделя
Внешне на этом сроке беременности ребёнок выглядит как обычный младенец: на теле практически не осталось пушковых волос, а кожа уже не такая прозрачная и обретает розоватый цвет.
Большинство женщин рожают между 38-й и 42-й неделей беременности. Понять, что роды начались, можно по отхождению вод — обильных водянистых выделений — или по участившимся схваткам, которые становятся всё болезненнее.
39 неделя
На 39-й неделе ребёнок интенсивно набирает вес, каждый день он тяжелеет примерно на 30 граммов. У него развиты все органы чувств. Он хорошо слышит и может различать звуки, видеть предметы на близком расстоянии, различать вкусы.
У ребёнка уже есть свой режим дня, он спит и бодрствует в определённые промежутки времени. Его голова всё плотнее упирается в тазовую кость матери
40 неделя
На 40-й неделе беременность считается полностью доношенной. Перед родами ребёнок сильнее прижимает руки и ноги, максимально сгибает голову, чтобы легче пройти через родовые пути.
В его организме начинают вырабатываться гормоны стресса — адреналин и норадреналин, они необходимы, чтобы он смог быстрее адаптироваться к внешнему миру: его центральная нервная система будет более устойчива к кислородному голоданию, улучшится реакция мышц на нервные импульсы.
Адреналин также помогает матери подготовиться к родовой деятельности. Под его воздействием усиливается выработка окситоцина и быстрее раскрывается шейка матки.

В 2003 году на международной конференции Всемирной Организации Здравоохранения в Женеве была принята Глобальная стратегия по кормлению детей грудного и раннего возраста. Документ призван систематизировать и упорядочить знания международного сообщества о ценности грудного вскармливания. Согласно рекомендациям ВОЗ, ребенку абсолютно необходимо питаться грудным молоком хотя бы до 6 месяцев и очень желательно – до 2 лет. Но иногда мамы теряют его уже через 2-3 месяца после родов, несмотря на желание кормить. И приводят к этому обычно всевозможные ошибки при налаживании процесса грудного вскармливания, нервная обстановка в семье, отсутствие поддержки родственников. Лишь около 3-4% женщин на самом деле не способны выкормить своего малыша только грудным молоком. Но даже большинство из них могут при желании обеспечить хотя бы смешанное вскармливание.
Почему грудное молоко так необходимо?
В 2000 году специалисты ВОЗ и ЮНИСЕФ начали масштабное исследование с целью выяснить, как же в действительности грудное молоко влияет на детей первого года жизни. Результаты исследования оказались ошеломляющими.
- Лишение детей первых шести месяцев жизни кормления грудным молоком многократно повышает риск смертности в результате опасных заболеваний. Около 70% детей первого года жизни, проживающие в развивающихся, социально неблагополучных странах мира, страдающие диареей, корью, малярией, инфекциями дыхательных путей, получали искусственную пищу.
- Грудное молоко является полноценным источником пищи и снижает смертность среди детей, испытывающих недостаточность питания. Исследованиями подтверждено, что до достижения ребенком шести месячного возраста оно покрывает 100% необходимых питательных веществ. До двенадцати месяцев служит поставщиком 75% ценных веществ, а до двадцати четырех месяцев снабжает организм ребенка почти третью необходимых веществ.
- Грудное молоко защищает от ожирения. Лишний вес — глобальная проблема человечества. Предпосылки для него создает искусственное вскармливание новорожденных. Риск ожирения в будущем для таких детей повышается в 11 раз.
- Грудное молоко развивает интеллект. Дети, находящиеся на естественном питании, проявляют более высокие интеллектуальные способности, чем искусственники.
Немного о лактации
Лактация – это естественный процесс, при котором происходит выработка, накопление и выделение грудного молока молочными железами женщины. К тому же это гормонально зависимый процесс, то есть процесс лактации регулируется многими гормонами.
Гормон пролактин выделяется гипофизом и стимулирует выработку молока железистой тканью молочных желез. Молоко накапливается в железах и млечных ходах.
Окситоцин выделяется при сосании ребенком груди и обеспечивает сокращения ряда мышц в млечных ходах, тем самым он отвечает за выделение молока. Также окситоцин стимулирует сокращение матки, что позволяет говорить о том, что кормление грудью позволяет ускорить инволюцию матки, что приводит к быстрому прекращению послеродового кровотечения.
Первые дни после родов у женщины выделяется молозиво, на протяжении этого время ребенок получает только его. У некоторых женщин молозиво начинает выделяться еще во время беременности. Это является индивидуальной особенностью таких женщин, но следует упомянуть, что не следует во время беременности выдавливать молозиво, тем самым стимулируется выработка окситоцина, а значит, сокращается матка и могут возникнуть преждевременные роды.
Молозиво чрезвычайно питательно и очень полезно, в нем содержится не только много питательных веществ, но и иммуноглобулины, которые так важны для новорожденного ребенка. Альбумины и глобулины (белки), содержащиеся в молозиве не требуют расщепления в желудочно-кишечном тракте ребенка, они сразу всасываются в кишечнике малыша.
На 3-5 сутки молозиво сменяется молоком. Малышу вполне хватает молозива в первые дни жизни, поэтому нет необходимости его докармливать.
Почему не хватает молока ребенку?
Практически каждая женщина, кормящая грудью, хоть раз задумывается о том, что вдруг ребенку не хватает грудного молока. Это очень распространенная ошибка молодых мам. Вероятно, вы уже слышали это пугающее словосочетание – лактационные кризы у кормящей мамы. На самом деле, ничего страшного в этом нет.
Лактационный криз – это временное, естественное снижение количества выделяемого грудного молока. Этот процесс естественный и при соблюдении простых правил, не представляет никакой угрозы для будущей лактации. Обуславливается это явление изменением гормонального фона женщины. У всех кризы могут наступать в разное время.
Наиболее распространенные сроки возникновения лактационных кризов:
- 7-14 дни после родов
- 30-35 дни после родов
- 3-3,5 месяца после родов
В эти периоды под влиянием гормонов может немного уменьшиться лактация, что является нормальным явлением. Эти сроки не являются догмой, у каждой женщины они могут быть разные, так как эндокринная система у всех разная. Длительность лактационного криза колеблется от 3 до 8 дней, в среднем это 4-5 дней. Не надо в этот период нервничать и переживать, думать, что ребенок голодает, не надо слушать бабушек с советами о том, как увеличить лактацию, молока ребенку хватает и будет хватать, если следовать простым рекомендациям, которые указаны ниже.
Первое кормление
Первое прикладывание младенца к груди должно состояться в течение тридцати минут после рождения. Эти рекомендации ВОЗ по грудному вскармливанию сложно переоценить.
Природа заложила активизацию сосательного рефлекса у младенца именно в течение первого часа после родов. Если малыш не получит грудь сейчас, вероятно, потом он уснет, чтобы отдохнуть от сложной проделанной работы. И проспит не менее шести часов.
В это время женщина не получит стимуляции молочных желез, которая является сигналом для организма: пора! Начало выработки грудного молока и его количество напрямую зависят от времени первого контакта женщины с малышом. Чем дольше откладывается первое прикладывание, тем меньше молока прибудет у мамы и дольше его придется ждать — уже не два-три дня, а семь-девять…
Первое прикладывание снабжает малыша первой и самой ценной для него пищей — молозивом. И пусть его совсем немного, буквально капли, оно оказывает колоссальное воздействие на организм новорожденного:
- заселяет пищевой тракт дружественной микрофлорой;
- поставляет иммунную, противоинфекционную защиту;
- насыщает витамином А, облегчающим течение инфекционных заболеваний;
- очищает кишечник от мекония, содержащего билирубин.
Первое прикладывание, состоявшееся в течение получаса после рождения, формирует иммунную защиту организма от опасностей внешней среды. Продолжительность сосания каждой груди новорожденным должна составлять 20 минут.
Рекомендации для мам по ГВ
От того, правильным ли будет начало грудного вскармливания, во многом зависят его успешность и продолжительность. Однако после выписки из роддома молодая мама сталкивается со множеством вопросов. Рекомендации ВОЗ по грудному вскармливанию помогают найти ответы на некоторые из них.
Отсутствие другой еды и пищи, кроме грудного молока
Если иное не предусмотрено индивидуальными медицинскими показаниями, ВОЗ не рекомендует давать детям вообще никакую иную пищу и воду до достижения ими шестимесячного возраста.
В первые дни жизни ребенок получает богатое по своей питательной ценности молозиво. Того небольшого количества, которое вырабатывается, достаточно для удовлетворения всех его потребностей. Докармливать малыша чем-либо не нужно! Более того, это чревато негативными последствиями.
- Обилие воды перегружает почки. Докорм смесью создает неоправданную нагрузку на незрелые почки ребенка, которые пока не адаптировались к условиям жизни в окружающей среде. Аналогично действует допаивание водой. Малышу первых дней жизни дополнительная вода не нужна. Он рожден с ее запасом, достаточным до прихода первого полноценного молока у матери. В молозиве воды очень мало, поэтому организму малыша оно подходит идеально.
- Смесь нарушает кишечную микрофлору. Обычно на второй день после родов малыш начинает активно сосать грудь. Неопытные мамы тут же делают вывод — он голоден, его срочно нужно «подкормить» смесью. На самом деле, так ребенок побуждает материнский организм начать выработку первичного молока, которое приходит за молозивом. Никакая помощь ни крохе, ни вашему организму не нужна, все произойдет само собой! Если же дать младенцу смесь в этот момент, микрофлора его кишечника изменится. Разовьется дисбактериоз, являющийся основной причиной кишечных колик и плача у младенцев до трехмесячного возраста. Нормализовать состояние ребенка, даже придерживаясь исключительно грудного вскармливания, получится не ранее, чем через две-четыре недели.
Безусловно, бывают ситуации, в которых докорм необходим. Но рекомендации по его введению должен давать только врач! Спонтанные решения мамы «один разок» подкормить смесью опасны для малыша.
Круглосуточное совместное пребывание
На практике подтверждено, что малыши, постоянно находящиеся в одной палате с мамами, более спокойны, не кричат, не плачут. Женщины, успевшие познакомиться со своими детьми, более уверены в своих силах. И даже если малыш у них первый, по возвращению домой мама не столкнется с проблемой «я не знаю, что с ним делать».
Кроме того, только совместное пребывание после родов обеспечивает возможность для нормального становления лактации.
Кормление «по требованию»
Консультанты по грудному вскармливанию советуют смотреть на ребенка, а не на часы. Ваш малыш лучше знает, когда он проголодался, чем вы или медицинский персонал больницы. Грудное вскармливание «по требованию» обеспечивает несколько преимуществ:
- Малыш всегда сыт, хорошо набирает вес.
- Ребенок спокоен, так как у него нет поводов для волнений и расстройства. Его мама всегда рядом, а грудь, взявшая на себя «роль» пуповины во время внутриутробного развития, согреет, поможет уснуть и справиться со страхом.
- Молока становится больше. Количество молока у кормящих «по требованию» в два раза больше, чем у женщин, придерживающихся режима. Такое заключение сделали врачи московских перинатальных центров на основании анализа состояния рожениц при выписке домой.
- Качество молока лучше. Кормление «по требованию» обогащает молоко ценными веществами. Установлено, что уровень белков и жиров в нем в 1,6-1,8 раза выше, чем в продукте для кормления «по режиму».
- В ночные и ранние утренние часы уровень пролактина возрастает, такова особенность эндокринной системы человека, а значит в этот период должно быть кормление, чтобы молока стало больше.
- Профилактика лактостаза. Риск застоя молока у кормящих «по требованию» мам ниже в три раза.
Практики кормления по желанию ребенка следует придерживаться и в домашних условиях. Постепенно у крохи сформируется индивидуальный режим кормлений, который будет удобен и маме.
Отказ от средств и устройств, имитирующих грудь
Всемирная организация здоровья не рекомендует давать детям предметы, которые имитируют грудь матери. Они вызывают «сосковую дезориентацию», угрожающую естественному вскармливанию.
Использование сосок возможно у детей-искусственников, которым следует предлагать альтернативу материнской груди для удовлетворения сосательного рефлекса.
Для малышей-грудничков такая альтернатива недопустима, так как изменяет технику сосания, становится поводом для выбора — соска или грудь.
Средства, увеличивающие лактацию
Есть женщины, которые изначально находятся в группе риска. Сюда относятся мамы, которые не смогли выкормить грудью предыдущего ребенка, а также те, у кого медленно прибывает молоко после родов. В первом случае специальное питание и лекарства могут быть назначены уже во второй половине беременности. Во втором – как только обнаруживается проблема. На самом деле многие средства не вызывают именно увеличение количества молока, а лишь обеспечивают его прилив. Необходимо посоветоваться со специалистом, для выбора необходимых препаратов.
Кормление до двух лет
Советы ВОЗ по грудному вскармливанию включают рекомендации кормить до 2 лет. В этом возрасте мамино молоко играет первостепенную роль в вопросе формирования головного мозга малыша, становления его нервной системы, окончательного развития желудочно-кишечного тракта для возможности полноценного переваривания и усвоения «взрослой» пищи.
Поддерживать грудное вскармливание после 1 года, согласно рекомендациям ВОЗ, необходимо. Прикорм, который получает ребенок, не наделяется целью вытеснить или заменить материнское молоко. Он должен познакомить кроху с новыми вкусами, необычной для него консистенцией продуктов, научить жевать.
Но самые главные для развития его организма вещества ребенок все так же должен получать из маминой груди. Это «белое золото» — грудное молоко, вырабатываемое телом матери в идеальном количестве и составе для ее младенца.

Будущие родители всё чаще хотят рожать вместе. Когда рядом находится близкий человек, многие этапы могут пройти легче: об этом говорится в исследовании, опубликованным Всемирной организацией здравоохранения. В статье рассказываем, почему поддержка партнёра — это важно, какие тонкости важно учитывать, и что о совместных родах говорит закон.
Психологическая подготовка партнёра
Роды — это процесс, течение которого невозможно предугадать с точностью. Партнёру нужна способность контролировать свои эмоции и действия, чтобы поддержать вас, если что-то пойдёт не по плану.
- Изучите вместе тему родов так же тщательно, как если бы вы готовились к выступлению на международной научной конференции по этому вопросу.
- Хорошо, если вы вместе пройдёте курсы по подготовке к родам. На них вы узнаете, как не растеряться во время схваток и ухаживать за новым человеком и мамой в первые дни после долгожданного события.
Присутствие партнёра на родах — бесплатно
Это право гарантирует Федеральный закон РФ № 323 от 21.11.2011 «Об основах охраны здоровья граждан в Российской Федерации». Будущая мама сама выбирает, кто разделит с ней важные часы — в родильном зале может находиться один родственник, близкий друг или папа ребёнка, даже если отношения не закреплены штампом в паспорте. Безусловно, предварительно необходимо обсудить с врачом возможные медицинские противопоказания к присутствию мужа или других близких на родах, ведь самое важное – это здоровье малыша и мамы. Если врач не выявил противопоказаний, то берите того, кто сможет поддержать вас морально и физически. Например, сердечно улыбаться вам, пока вы с силой сжимаете его руку во время схваток.
Партнёру нужно подготовить документы
Разные родильные дома могут предъявлять свои требования — нужно прийти на консультацию вместе. Стандартный список выглядит так:
- свежая флюорография
- анализ крови на ВИЧ, гепатит В и C, сифилис
- заявление об участии в партнёрских родах
- справки с отрицательными результатами ПЦР-теста на Covid-19 для партнёра и роженицы
- золотистый стафилококканализ на золотистый стаффилакок
- заявление на имя главного врача.
Что можно взять с собой из дома
- Наушники или портативную колонку, чтобы вместе послушать любимые песни перед «поездкой» в родильный зал. Составить плейлист в честь нового жителя Земли — это классно!
- Если правила пребывания в отделении не запрещают, то можно взять небольшой светильник с тёплым светом, чтобы создать уютную атмосферу в палате. Холодный больничный свет может напрягать роженицу и поэтому стоит добавить немного «световой магии» — на время отключить верхние лампы и включить светильник. Если, конечно, вы находитесь в отдельной палате.
Партнёру тоже нужно позаботиться о собственном комфорте: взять с собой удобные тапочки и лёгкие перекусы для себя (следует уточнить у медперсонала, какую еду и предметы можно брать в родильный дом). Кстати, ими вполне могут стать злаково-фруктовые батончики или пюре в пачках от «ФрутоНяни».
Несколько слов о кесаревом сечении
Некоторые родильные дома разрешают близким родственникам или папе побыть с новорожденным в индивидуальной палате, пока мама остаётся в отделении интенсивной терапии. Уточните у роддома все тонкости заранее. А вот непосредственно в операционной родственникам находиться нельзя.

Обезболивание в родах – это комплекс медицинских манипуляций, которые позволяют устранить или уменьшить болевой синдром, снять эмоциональное напряжение у роженицы.
Виды и типы
Методы обезболивания родовой боли подразделяются на:
-
медикаментозные, т.е. с применением лекарственных препаратов;
-
немедикаментозные: психопрофилактика, массаж, релаксация, гидротерапия, свободное поведение в родах и другие.
К медикаментозным методам относятся:
-
регионарная аналгезия (эпидуральная) – самый часто применяемый метод для обезболивания родов. Введение местных анестетиков осуществляется врачом – анестезиологом-реаниматологом в поясничную область спины пациентки, для поступления препарата в эпидуральное пространство. При этом блокируются только болевые сигналы в нижней части тела, двигательная способность сохраняется. Боль значительно уменьшается или полностью исчезает;
-
внутримышечные или внутривенные инъекции наркотических или ненаркотических анальгетиков – используется крайне редко;
-
местная инфильтрационная анестезия может быть применена для того, чтобы вызвать чувство онемения болезненного места промежности во время рождения ребенка или после родов. Но на протяжении родов неэффективна;
-
ингаляция закисью азота: препарат вдыхается роженицей во время схватки. Эффективность не высока, применяется все реже и реже.
-
общая (внутривенная) анестезия – используется в экстренных ситуациях во время родов и в послеродовом периоде. Приводит фактически к погружению роженицы в сон и полностью избавляет от чувствительности к боли.
При оперативном родоразрешении (кесарево сечение) используются как методики регионарной анестезии (спинальная, эпидуральная, спинально-эпидуральная), так и общая анестезия.
Риски
Современные принципы медикаментозного обезболивания позволяют избавить женщину от боли, при этом сохранить полный контроль над процессом родоразрешения, добиться минимального воздействия на плод и отсутствия серьезных побочных эффектов.
Рождение малыша – это особый ответственный шаг для будущих родителей. Именно поэтому мужчина и женщина должны сделать все, чтобы кроха появился на этот свет желанным, здоровым и счастливым.
Физическая подготовка беременных к родам
Физические упражнения во время беременности – хороший способ держать себя в тонусе, укрепить мышцы и подготовиться к будущим нагрузкам во время родов. Если женщина до беременности активно занималась спортом, то в первые четыре месяца ей можно не оставлять привычные занятия. Однако после стоит уменьшить нагрузку и перейти к несложной гимнастике.
Общие правила выполнения упражнений
В помещении для занятия гимнастикой необходимо хорошее светлое освещение и свежий воздух. Женщине стоит приобрести гимнастический коврик и специальный костюм. Упражняться нужно в спокойном ритме, размеренно, постоянно следить за дыханием и пульсом (он не должен быть более восьмидесяти ударов). Сами упражнения не должны даваться тяжело. После выполнения гимнастики стоит немного посидеть в расслабленном состоянии.
Комплекс упражнений
- Сядьте на пол. На вдохе поднимите руку к потолку, потянитесь. Потом медленно, выдыхая, согните ее в локте и опустите вниз. Поменяйте руки. Выполните 3 раза.
- Встаньте на четвереньки и расслабьте спину. Потянитесь на выдохе туловищем вперед, чтобы напрячь мышцы спины. Застыньте на пять секунд. Выдохните, а затем примите исходную позу. Повторяйте упражнение 5 раз.
- Сядьте на пол, подтяните к себе ноги как можно ближе. Надавите руками на колени, будто бы пытаясь развести их в стороны. Расслабьтесь и сохраняйте такое положение в течение десяти секунд. Повторите 4 раза.
- Такое же положение, как в предыдущем упражнении. Только теперь соедините стопы и потяните их к себе. Обхватите колени, попытайтесь развести их в стороны так, чтобы руки мешали это сделать. Продержитесь пять секунд, затем расслабьтесь. Сделайте 4 раза.
- На вдохе медленно поднимите правое плечо вверх и вправо, сделайте полукруг и остановитесь. После отведите плечо назад вниз и влево. Сделайте круг. Повторите те же движения со вторым плечом. Постарайтесь повторить не менее 4 раз.
- Встаньте напротив стены, вытяните руки впереди себя. Прикоснитесь к стене и наклонитесь вперед. Согните руки в локтевых суставах, не отрывая ступни от пола.
- Обопритесь рукой о стенку, стоя к ней боком. Согните ногу, а свободной рукой коснитесь колена. Постарайтесь согнуться к колену, чтобы спина приняла форму колеса. Застыньте на некоторое время. Примите исходную позу.
Польза данного комплекса
При выполнении данного простого комплекса упражнений женщина может значительно снизить напряжение в области спины и таза, растянуть мышцы спины, снять боль в шее и плечах. Гимнастика позволит усилить кровообращение в конечностях, укрепить мышцы таза и ягодиц. И, что самое важное, даже легкая физическая нагрузка поможет поднять настроение и тонизировать многие мышцы тела будущей мамы.
Подготовка беременных женщин к родам
Каким образом можно добиться легких и безболезненных родов естественным путем? Этот вполне логичный вопрос волнует всех тех женщин, которые ожидают маленького чуда и с каждым днем приближаются к этому долгожданному моменту. Ответ достаточно прост. Это подготовка! Прежде всего, это психологическая подготовка. Необходимо преодолеть все страхи и просто не бояться, поскольку страх вызывает в теле напряжение, которое в свою очередь является причиной сильных болей. Боль влечет за собой страх. Получается просто замкнутый круг, поскольку страх и боль взаимосвязаны между собой. Чем страшнее, тем больнее.
Человеческий организм устроен таким образом, что любые негативные эмоции, в том числе напряжение, агрессия и раздражение дают команду мозгу на выработку катехоламина. Этот гормон принято называть гормоном стресса. Он имеет негативное влияние на организм женщины, то есть сковывает ее движения, что приводит к большим болям во время схваток.
Поэтому беременным необходимо заранее учится расслабляться, чтобы избежать болезненных родов. Тренировки лучше всего проводить под звуки любимой музыки, поскольку любимые мелодии позволяют расслабиться больше всего. Чем выше степень расслабления, тем лучше эффективность схватки. Во время схваток правильнее всего настроится на позитивную волну, и подумать о чем-нибудь хорошем. Это позволит максимально расслабить свое тело и снять напряжение мышц.
Женщины, прошедшие через роды, могут с уверенностью сказать, что схватки носят нарастающий характер и в большей степени ощущаются в области крестца, а также в области живота. Схватка – это сильное напряжение мышц.
Постоянно думая о боли в мозге закладывается программа на болевые ощущения. Это усугубляет ощущения и поэтому следует направить свое сознание совершенно в другое русло.
Это все возможно. Вот, например, во время выполнения физического упражнения наступает момент, когда, кажется больше не осталось сил. Но что-то заставляет нас полностью переключить свое внимание и наступает ощущение нового прилива сил.
В общем, саму схватку следует воспринимать не как сильную боль, а как простое напряжение мышц. Если настроить себя правильным образом, то процесс рождения ребенка пройдет намного быстрее и проще. Это уже доказано не только научными исследованиями, а также личным опытом рожениц.
Если женщина чувствует себя неуверенно, то стоит пойти на специальные курсы для будущих мам, которые могут называться по-разному и работают при женских консультациях, роддомах и т.д. На такие курсы может приходить не только будущая мама, но и будущий отец.
Программа подготовки беременных к родам
Основные темы курсов для беременных
- Моральная подготовка к будущим родам и появлению малыша.
- Навыки расслабления между схватками.
- Дыхательная гимнастика (поможет сохранить силы во время схваток).
- Подготовка к партнерским родам.
- Как правильно ухаживать за новорожденным малышом (купание, кормление).
- Как правильно кормить грудью новорожденного.
- Юридическая и организационная подготовка: как получить больничный, отпуск, пособия от государства.
Школа подготовки к родам – это еще и общение с другими беременными девушками обсуждение проблем, коллективный поиск их решений. Подготовкой будущих мам занимаются различные специалисты: акушеры, психологи, педиатры, инструкторы по фитнесу, юристы.



























